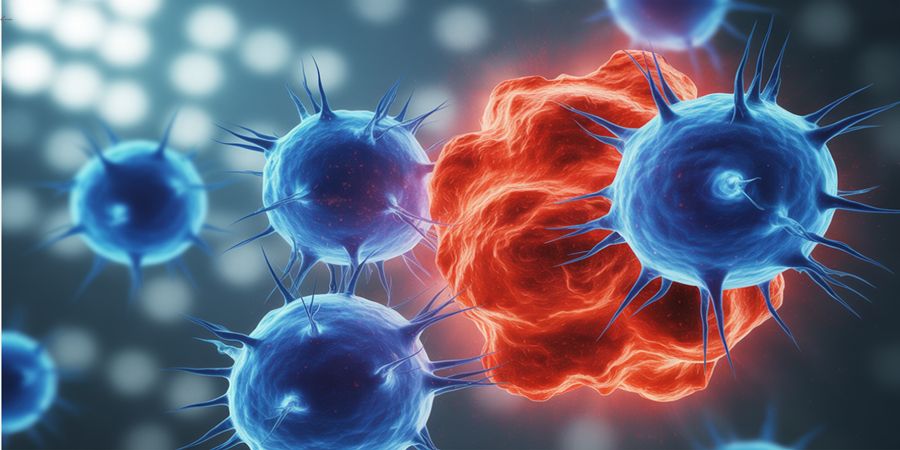
Conheça a revolução da imunoterapia, capaz de transformar o corpo em um aliado ativo contra o câncer.
Durante décadas, o tratamento do câncer se concentrou em quimioterapia, radioterapia e cirurgias. Mas nas últimas duas décadas, um avanço mudou radicalmente esse cenário: a imunoterapia, estratégia que utiliza o próprio sistema imunológico do paciente para atacar as células malignas.
O que é a imunoterapia?
É um conjunto de terapias que estimulam ou reforçam o sistema imunológico a identificar e destruir células cancerígenas, algo que normalmente não acontece porque os tumores aprendem a se “camuflar” e enganar as defesas naturais do corpo.
Principais tipos de imunoterapia
-
Anticorpos monoclonais: reconhecem proteínas específicas das células tumorais e marcam-nas para destruição. Exemplo: Rituximabe, usado em linfomas.
-
Inibidores de checkpoint imunológico: liberam os “freios” do sistema imune, permitindo que linfócitos T ataquem o câncer com mais força. Exemplo: Pembrolizumabe.
-
Terapia celular (CAR-T): células T do próprio paciente são retiradas, modificadas geneticamente em laboratório para reconhecer o tumor e reinfundidas. Essa modalidade tem mostrado resultados impressionantes em leucemias e linfomas agressivos.
-
Vacinas contra o câncer: ainda em estudo, visam ensinar o sistema imune a identificar marcadores tumorais.
Benefícios e resultados
A imunoterapia trouxe esperança para pacientes em situações antes consideradas sem opções. Alguns tipos de leucemias e linfomas refratários, por exemplo, têm apresentado taxas de resposta significativas com a terapia CAR-T. Além disso, muitos pacientes conseguem sobrevidas mais longas e qualidade de vida superior quando comparada à quimioterapia convencional.
Efeitos colaterais
Apesar dos avanços, a imunoterapia também pode causar reações adversas: inflamações em órgãos (como intestino, fígado, pulmões e pele), fadiga, febre e risco de autoimunidade, já que o sistema imune pode atacar células saudáveis.
O futuro
A pesquisa avança para combinar imunoterapia com quimioterapia e terapias-alvo, aumentando ainda mais a eficácia. A tendência é que, no futuro, o tratamento do câncer seja cada vez mais personalizado, de acordo com a biologia do tumor e as características do paciente.
Convite para o próximo artigo da TVSaude.Org:
Em breve: “Avanços no Transplante de Medula Óssea: quando é indicado e como ele muda o curso dos cânceres do sangue”